Fotobiomodulazione per la gestione del dolore
La gestione del dolore cronico rappresenta una delle sfide più complesse per i professionisti sanitari, con milioni di pazienti che cercano alternative efficaci ai trattamenti farmacologici tradizionali. La fotobiomodulazione (PBM) emerge come soluzione innovativa supportata da evidenze scientifiche crescenti, offrendo un approccio non invasivo che agisce direttamente sui meccanismi cellulari del dolore. Questa tecnologia a LED utilizza specifiche lunghezze d’onda luminose per stimolare processi biochimici che riducono l’infiammazione e promuovono la riparazione tissutale, aprendo nuove possibilità terapeutiche per condizioni croniche difficili da trattare.
Indice
- Key takeaways
- Meccanismi d’azione della fotobiomodulazione nel controllo del dolore
- Protocollo e parametri di trattamento per ottimizzare la gestione del dolore
- Applicazioni cliniche: evidenze e casi d’uso rilevanti nella gestione del dolore
- Sfide attuali e prospettive future della fotobiomodulazione nella gestione del dolore
- Scopri i dispositivi Celluma per la terapia a fotobiomodulazione
- Domande frequenti sulla fotobiomodulazione nella gestione del dolore
Punti Chiave
| Punto | Dettagli |
|---|---|
| Riduzione dolore cronico | La PBM è una terapia non invasiva che riduce il dolore cronico agendo su infiammazione e riparazione tissutale. |
| Meccanismi cellulari chiave | I meccanismi coinvolgono l’assorbimento da citocromo c ossidasi mitocondriale con aumento di ATP, riduzione delle ROS e modulazione delle citochine pro e antinfiammatorie. |
| Parametri e protocolli variabili | La scelta di lunghezza d’onda, dose e frequenza determina l’efficacia e richiede parametri personalizzati per la finestra terapeutica. |
| Standardizzazione resta una sfida | Un approccio a corpo intero può offrire benefici sistemici in condizioni come la fibromialgia, ma la standardizzazione dei protocolli resta una sfida. |
Meccanismi d’azione della fotobiomodulazione nel controllo del dolore
Comprendere come la fotobiomodulazione agisce a livello cellulare permette ai professionisti di ottimizzare i protocolli terapeutici e prevedere i risultati clinici. I meccanismi biologici sottostanti spiegano perché questa tecnologia produce effetti analgesici duraturi senza gli effetti collaterali dei farmaci convenzionali.
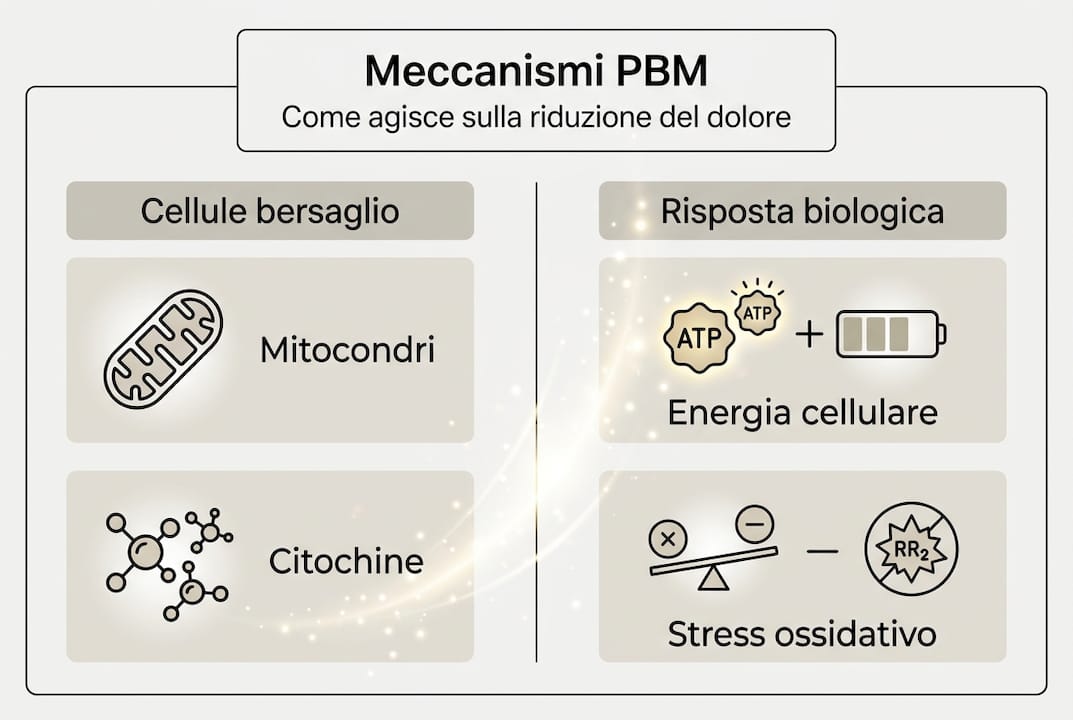
Il processo inizia quando i fotoni luminosi penetrano nei tessuti e vengono assorbiti dal citocromo c ossidasi mitocondriale, il principale cromoforo cellulare. Questa interazione catalizza una cascata di eventi biochimici che aumentano drasticamente la produzione di ATP, fornendo energia immediata alle cellule danneggiate. L’incremento energetico accelera i processi riparativi e riduce lo stress metabolico che perpetua il dolore cronico.
Parallelamente, la PBM modula lo stress ossidativo riducendo le specie reattive dell’ossigeno (ROS) nelle cellule lesionate. Questo effetto antiossidante protegge le membrane cellulari e mitiga l’infiammazione locale, interrompendo il circolo vizioso che mantiene attiva la sensibilizzazione dolorosa. La riduzione delle ROS favorisce inoltre il ripristino dell’omeostasi tissutale.
Un altro punto chiave è l’azione sulle molecole che regolano l’infiammazione. La fotobiomodulazione riduce quelle che alimentano il dolore e aumenta quelle che favoriscono la guarigione, creando un ambiente più favorevole al recupero. Questo spiega perché è efficace anche in condizioni infiammatorie croniche difficili da trattare.
Inoltre, stimola la produzione del BDNF, una proteina fondamentale per il sistema nervoso, che aiuta a riparare i nervi e a regolare i segnali del dolore. Questo è particolarmente utile nei casi di dolore neuropatico, dove il problema deriva da un danno diretto ai nervi.
Consiglio Pro: Monitorare attentamente la dose somministrata è fondamentale per evitare la risposta bifasica tipica della fotobiomodulazione. Dosi eccessive possono paradossalmente ridurre l’efficacia o annullare i benefici terapeutici, mentre dosi ottimali massimizzano la risposta cellulare. Iniziare con parametri conservativi e aumentare gradualmente permette di identificare la finestra terapeutica ideale per ogni paziente.
La comprensione di questi meccanismi fornisce il ruolo della fotobiomodulazione come intervento scientificamente fondato, non semplicemente una terapia complementare empirica. Questa base razionale supporta l’integrazione della PBM nei protocolli clinici standardizzati.
Protocollo e parametri di trattamento per ottimizzare la gestione del dolore
Dopo aver compreso i meccanismi biologici, diventa essenziale tradurre questa conoscenza in parametri clinici precisi. La selezione corretta di lunghezza d’onda, dose e frequenza determina il successo terapeutico e la soddisfazione del paziente.
Le lunghezze d’onda utilizzate nella fotobiomodulazione si dividono principalmente in due categorie: luce rossa (600-700 nm) e vicino infrarosso o NIR (800-1100 nm). La luce rossa penetra efficacemente fino a 2-3 mm, risultando ideale per condizioni superficiali come lesioni cutanee o infiammazioni articolari poco profonde. Il NIR raggiunge tessuti più profondi fino a 5-10 mm, rendendolo preferibile per dolori muscolari profondi, articolazioni maggiori e condizioni spinali.
La calibrazione di dosi e potenze richiede considerazione della profondità tissutale target e del tipo di dolore trattato. Dosi tra 4-10 J/cm² sono generalmente efficaci per condizioni superficiali, mentre dolori profondi richiedono 20-50 J/cm². La potenza di irradiazione varia tipicamente tra 20-200 mW/cm², con potenze maggiori che riducono il tempo di trattamento mantenendo la dose totale costante.

| Parametro | Range terapeutico | Indicazione specifica |
|---|---|---|
| Lunghezza d’onda rossa | 600-700 nm | Lesioni superficiali, infiammazioni cutanee |
| Lunghezza d’onda NIR | 800-1100 nm | Dolori muscolari profondi, articolazioni maggiori |
| Dose bassa | 4-10 J/cm² | Condizioni acute, tessuti sensibili |
| Dose moderata-alta | 20-50 J/cm² | Dolore cronico profondo, fibromialgia |
| Potenza | 20-200 mW/cm² | Variabile secondo tempo disponibile |
Le sessioni terapeutiche durano tipicamente 5-20 minuti per area trattata, con frequenza raccomandata di 2-5 volte settimanali. Protocolli intensivi iniziali (5 sessioni settimanali) producono risultati più rapidi in fase acuta, mentre frequenze ridotte (2-3 sessioni) sono appropriate per mantenimento a lungo termine. La durata totale del ciclo terapeutico varia da 4 a 12 settimane secondo la cronicità della condizione.
Per personalizzare il trattamento, seguire questo protocollo numerato:
- Valutare la profondità del tessuto target e selezionare la lunghezza d’onda appropriata (rosso per superficiale, NIR per profondo)
- Determinare la dose iniziale basandosi sulla cronicità (acuto: 4-8 J/cm², cronico: 15-30 J/cm²)
- Calcolare il tempo di esposizione dividendo la dose target per la potenza del dispositivo
- Stabilire la frequenza settimanale secondo la fase terapeutica (intensiva: 5 volte, mantenimento: 2-3 volte)
- Monitorare la risposta clinica dopo 3-4 sessioni e aggiustare i parametri se necessario
- Documentare sistematicamente parametri e risultati per ottimizzare protocolli futuri
La standardizzazione di questi parametri facilita la riproducibilità dei risultati e permette confronti tra studi clinici. Tuttavia, la personalizzazione rimane essenziale considerando variabili individuali come fototipo cutaneo, spessore adiposo e sensibilità individuale.
Esplorare le diverse applicazioni della fotobiomodulazione aiuta a comprendere come adattare questi parametri generali a contesti clinici specifici, massimizzando l’efficacia terapeutica.
Applicazioni cliniche: evidenze e casi d’uso rilevanti nella gestione del dolore
Le evidenze scientifiche accumulate negli ultimi anni dimostrano l’efficacia della fotobiomodulazione in molteplici condizioni dolorose, fornendo ai professionisti dati concreti per supportare decisioni cliniche informate.
La fibromialgia rappresenta uno dei campi applicativi più promettenti. Studi randomizzati controllati hanno documentato riduzioni della scala VAS di 3-5 punti dopo cicli di PBM, con miglioramenti significativi nella qualità della vita e nella funzionalità quotidiana. I pazienti riportano diminuzione della rigidità mattutina, miglior tolleranza all’esercizio e riduzione della fatica cronica. La PBM whole-body risulta particolarmente efficace per questa condizione sistemica, trattando simultaneamente multiple aree dolorose.
Il dolore neuropatico, notoriamente resistente ai trattamenti convenzionali, risponde favorevolmente alla fotobiomodulazione. Neuropatie diabetiche, nevralgie post-erpetiche e sindromi da intrappolamento nervoso mostrano miglioramenti clinicamente rilevanti. Il meccanismo coinvolge la rigenerazione delle fibre nervose danneggiate e la modulazione della sensibilizzazione centrale, processi che richiedono cicli terapeutici prolungati ma producono benefici duraturi.
| Condizione | Riduzione dolore | Durata trattamento | Note specifiche |
|---|---|---|---|
| Fibromialgia | 40-60% riduzione VAS | 8-12 settimane | Preferire whole-body PBM |
| Dolore neuropatico | 30-50% riduzione | 10-16 settimane | Cicli prolungati necessari |
| Dolore muscoloscheletrico | 50-70% riduzione | 4-8 settimane | Risposta rapida in acuto |
| Dolore orofacciale | 40-55% riduzione | 6-10 settimane | Efficace post-COVID |
| Mucosite oncologica | 60-80% riduzione | Durante chemioterapia | Prevenzione e trattamento |
Le condizioni muscoloscheletriche acute e croniche beneficiano significativamente della PBM. Tendinopatie, lombalgie, cervicalgie e artrosi mostrano risposte terapeutiche rapide, spesso evidenti già dopo 3-4 sessioni. La combinazione con esercizio terapeutico potenzia i risultati, creando sinergie che accelerano il recupero funzionale. Trattamenti per dolori muscolari integrati in programmi riabilitativi completi ottimizzano gli outcome clinici.
Un’applicazione emergente riguarda il dolore orofacciale post-COVID, condizione che affligge una percentuale significativa di pazienti long-COVID. La PBM riduce l’infiammazione neurogenica e modula la sensibilizzazione periferica, offrendo sollievo quando altri approcci falliscono. Protocolli specifici per l’area facciale richiedono adattamenti di dose e posizionamento, ma producono risultati incoraggianti.
La mucosite oncologica indotta da chemioterapia rappresenta un’indicazione validata con evidenze robuste. La PBM previene le lesioni mucose severe e accelera la guarigione quando già presenti, migliorando significativamente la qualità di vita durante trattamenti oncologici. Questo utilizzo è supportato da linee guida internazionali che raccomandano la fotobiomodulazione come intervento standard.
Consiglio Pro: Combinare la fotobiomodulazione con esercizio fisico graduale o terapia farmacologica appropriata produce risultati superiori rispetto all’uso isolato. L’approccio multimodale sfrutta meccanismi complementari, accelerando il recupero e riducendo il rischio di ricadute. Pianificare sessioni PBM prima dell’esercizio terapeutico ottimizza la tolleranza e l’aderenza del paziente.
Le evidenze sulla fotobiomodulazione continuano ad accumularsi, ampliando lo spettro delle applicazioni cliniche e rafforzando la base scientifica per l’adozione routinaria in ambito terapeutico.
Sfide attuali e prospettive future della fotobiomodulazione nella gestione del dolore
Nonostante i progressi significativi, la fotobiomodulazione affronta ancora ostacoli che limitano la sua adozione universale e richiedono attenzione da parte della comunità scientifica e clinica.
La mancanza di protocolli universalmente standardizzati rappresenta la sfida principale. La variabilità nei parametri utilizzati tra studi diversi complica il confronto dei risultati e rallenta lo sviluppo di linee guida cliniche definitive. Lunghezze d’onda, dosi, durate e frequenze variano considerevolmente nella letteratura, rendendo difficile identificare i parametri ottimali per ciascuna condizione. Questa eterogeneità metodologica richiede trial randomizzati controllati con standard più rigidi e popolazioni maggiormente omogenee.
Alcune popolazioni specifiche mostrano risposte ridotte alla fotobiomodulazione. Atleti ad alto livello e individui con basso stress ossidativo basale possono non beneficiare significativamente, suggerendo che la PBM agisce principalmente correggendo disfunzioni mitocondriali preesistenti. Questa osservazione sottolinea l’importanza della selezione appropriata dei pazienti e della valutazione preliminare dello stato metabolico cellulare.
La ricerca attuale si concentra su diverse direzioni innovative:
- Sviluppo di dispositivi wearable per trattamenti domiciliari continui, aumentando l’aderenza e riducendo i costi
- Algoritmi di dosimetria personalizzata basati su caratteristiche individuali del paziente e risposta biologica
- Integrazione con biosensori per monitoraggio real-time dell’efficacia terapeutica e aggiustamenti dinamici
- Combinazioni sinergiche con altre modalità fisiche come ultrasuoni o campi elettromagnetici pulsati
- Protocolli preventivi per popolazioni a rischio di sviluppare dolore cronico
La necessità di studi di lunga durata con follow-up estesi rimane critica. Molti trial attuali valutano outcome a breve termine, ma la sostenibilità dei benefici oltre 6-12 mesi richiede conferme. Studi longitudinali con campioni ampi forniranno dati essenziali sulla durabilità degli effetti e sull’eventuale necessità di trattamenti di mantenimento periodici.
Una prospettiva particolarmente promettente riguarda l’integrazione della fotobiomodulazione in protocolli multidisciplinari per ridurre la dipendenza da oppioidi. La crisi degli oppioidi richiede alternative efficaci e sicure per il dolore cronico, e la PBM offre un’opzione priva di rischio di dipendenza o effetti collaterali sistemici gravi. Programmi integrati che combinano PBM, terapia cognitivo-comportamentale, esercizio e supporto psicologico rappresentano il futuro della gestione olistica del dolore.
La standardizzazione dei protocolli PBM attraverso consensi internazionali e registri clinici condivisi accelererà l’adozione e migliorerà la qualità delle cure. Organizzazioni professionali stanno lavorando per sviluppare raccomandazioni basate su evidenze che guidino la pratica clinica quotidiana.
Approfondire aspetti specifici come la gestione dolore orofacciale evidenzia come nicchie applicative richiedano protocolli dedicati e formazione specialistica per massimizzare i risultati terapeutici.
Scopri i dispositivi Celluma per la terapia di fotobiomodulazione
I dispositivi Celluma rappresentano l’evoluzione della tecnologia LED per applicazioni terapeutiche, combinando design ergonomico con parametri ottimizzati per diverse condizioni dolorose. Il Celluma PRO Serie 2 integra lunghezze d’onda rosse e NIR calibrate per massimizzare la penetrazione tissutale e l’efficacia clinica, permettendo trattamenti personalizzati secondo le evidenze scientifiche più recenti.
La versatilità dei sistemi Celluma consente applicazioni su aree localizzate o trattamenti whole-body, adattandosi alle esigenze specifiche di ciascun paziente. La conformità flessibile ai contorni corporei garantisce distanza ottimale e uniformità di irradiazione, fattori critici per risultati consistenti. Protocolli preimpostati facilitano l’utilizzo quotidiano, mentre la possibilità di personalizzazione avanzata soddisfa professionisti esperti che desiderano ottimizzare parametri specifici.
Esplorare i prodotti per dolori articolari e muscolari disponibili permette di identificare la soluzione più appropriata per la propria pratica clinica. La certificazione CE e il supporto tecnico specializzato garantiscono sicurezza e affidabilità a lungo termine, elementi essenziali per l’investimento professionale. Scopri come la terapia led Celluma può trasformare il tuo approccio alla gestione del dolore, offrendo ai pazienti un’alternativa scientificamente validata e priva di effetti collaterali significativi.
Domande frequenti sulla fotobiomodulazione nella gestione del dolore
Cos’è la fotobiomodulazione e quali benefici offre per il dolore?
La fotobiomodulazione è una terapia non invasiva che utilizza specifiche lunghezze d’onda luminose per stimolare processi cellulari riparativi. I benefici principali includono riduzione significativa del dolore cronico, diminuzione dell’infiammazione, accelerazione della guarigione tissutale e assenza di effetti collaterali sistemici. Agisce attivando i mitocondri cellulari e modulando le citochine infiammatorie, producendo effetti analgesici duraturi senza dipendenza farmacologica.
Per quali tipi di dolore è indicata la fotobiomodulazione?
La PBM risulta efficace per fibromialgia, dolore neuropatico, condizioni muscoloscheletriche come tendinopatie e lombalgie, artrite, dolore orofacciale e mucosite oncologica. Le evidenze più robuste riguardano dolori cronici resistenti a trattamenti convenzionali. La durata stimata dei cicli terapeutici varia da 4 settimane per condizioni acute a 12-16 settimane per patologie croniche complesse, con sessioni tipicamente 2-5 volte settimanali.
Come scegliere tra protocolli locali e whole-body?
I protocolli locali sono preferibili per dolori circoscritti a specifiche articolazioni o aree muscolari, permettendo dosi concentrate e tempi ridotti. La PBM whole-body è superiore per condizioni sistemiche come fibromialgia o dolori diffusi, trattando simultaneamente multiple aree e producendo effetti sistemici più pronunciati. La scelta dipende dalla distribuzione del dolore, con approcci ibridi possibili per condizioni miste.
La fotobiomodulazione è sicura e presenta controindicazioni?
La PBM presenta un profilo di sicurezza eccellente con effetti avversi minimi riportati negli studi clinici. Le principali controindicazioni includono applicazione diretta su neoplasie attive, gravidanza (per precauzione), epilessia fotosensibile e uso concomitante di farmaci fotosensibilizzanti. Non causa danni termici ai tessuti e non presenta rischi di dipendenza. La supervisione professionale garantisce applicazione appropriata e monitoraggio di eventuali reazioni individuali.
Come integrare la fotobiomodulazione con altre terapie?
L’approccio integrato massimizza i risultati combinando PBM con terapia manuale, esercizio terapeutico graduale, tecniche di gestione dello stress e, quando necessario, farmacoterapia ridotta. La fotobiomodulazione potenzia l’efficacia di altre modalità riducendo l’infiammazione e migliorando la tolleranza all’esercizio. Programmi multidisciplinari che includono PBM producono outcome superiori rispetto a interventi isolati, particolarmente in condizioni croniche complesse. Approfondire gli aspetti scientifici attraverso risorse dedicate come approfondimenti sulla fotobiomodulazione supporta decisioni cliniche informate e ottimizzazione dei protocolli terapeutici.